kapitola 1. Črevné infekcie
kapitola
Úvod.
Infekčná chorobnosť zaujíma jedno z popredných miest v oblasti medicínskych, sociálnych a ekonomických problémov našej doby. Svedčí o tom aj u nás vypracovaný a fungujúci národný program boja proti infekčným chorobám. V súčasnosti zostáva výskyt infekčných ochorení na vysokej úrovni a nie je badateľný klesajúci trend.
Infekčné choroby sú odbor, ktorý študuje klinické prejavy infekčného procesu u pacienta. Táto disciplína úzko súvisí s epidemiológiou, disciplínou, ktorá študuje trendy vo vývoji epidemického procesu na populačnej úrovni.
V lekárskej praxi sú časté prípady, keď sú pacienti s infekčnými chorobami spočiatku hospitalizovaní v neinfekčných nemocniciach (terapeutických, chirurgických atď.). V tomto smere by si mal zdravotnícky personál, vrátane sestier, dobre uvedomiť zákonitosti výskytu, vývoja a priebehu infekčných ochorení, zásady ich diagnostiky a liečby. Úloha zdravotníckych záchranárov v prevencii infekčných ochorení sa preto nielen neustále komplikuje, ale aj rozširuje. V súčasnosti sa úlohe sestry venuje veľká pozornosť nielen pri organizovaní ošetrovateľskej starostlivosti o infekčných pacientov, ale aj pri dodržiavaní protiepidemického režimu.
Základom prevencie infekčných ochorení je imunizácia obyvateľstva, ktorá znižuje výskyt, úmrtnosť a úmrtnosť na množstvo infekcií.
Takže napríklad len v roku 2013 bolo v KhMAO zaregistrovaných 18 008 prípadov AII, incidencia črevných infekcií bola 1135,4 na 100 tisíc obyvateľov, čo je takmer 1,05-krát viac (1086,4) v porovnaní s rovnakým obdobím roku 2012. Najväčší nárast výskytu črevných infekcií bol zaznamenaný v januári až apríli 2013.
Príklady zahŕňajú choroby, ako je salmonelóza a úplavica. Teda trvalo vysoký výskyt salmonelózy, ktorá zostáva jedným z najnaliehavejších problémov hygienickej a epidemiologickej pohody okresu, je výskyt salmonelózy 2,35-krát vyšší ako je priemer v Ruskej federácii (33,65 na 100 tis. populácia).
V roku 2013 bolo v Chanty-Mansijskej autonómnej oblasti Okrug-Yugra zaregistrovaných 1256 prípadov salmonelózy, intenzívna miera bola 79,19 na 100 tisíc obyvateľov, v porovnaní s rokom 2012 došlo k poklesu o 14,3 %. V roku 2013 došlo k poklesu incidencie vo všetkých vekových kategóriách: dospelá populácia o 11,5 %, detská populácia do 17 rokov o 18,7 %.(Príloha č. 1)
Vysoký výskyt salmonelózy, údaje z laboratórnych štúdií hydinových surovín a produktov naznačujú, že autonómny okruh je naďalej zásobovaný produktmi, ktoré nespĺňajú bezpečnostné požiadavky.
S cieľom monitorovať cirkuláciu salmonely na území autonómneho okruhu sa vykonávajú štúdie potravinárskych výrobkov a environmentálnych objektov. (Príloha č. 2) Na salmonelózu bolo vyšetrených 22897 vzoriek, pozitívny nález bol zistený v 80 prípadoch (0,35 %), z toho:
Surové kuracie mäso - 489 vzoriek - 42 pozitívnych nálezov (8,6 %),
Ostatné produkty - 9583 vzoriek - 33 pozitívnych nálezov (0,34%),
Vajcia - 668 vzoriek - 2 pozitívne nálezy (0,3 %),
Výtery z predmetov životného prostredia 12157 výterov - 3 pozitívne nálezy (0,02 %).
V roku 2013 bolo zistených 149 prípadov dyzentérie, čo je 1,28-krát viac ako v rovnakom období roku 2012. (115 prípadov). V štruktúre infekcie dyzentérie v roku 2013. podiel potvrdenej dyzentérie je 92,0 %, z toho dyzentéria bola 59,8 % (nárast o 42,0 % oproti roku 2012), Flexnerova dyzentéria bola 35,0 % (pokles o 22,1 % oproti roku 2012).
V etiologickej štruktúre AEI preukázanej etiológie, tak ako v predchádzajúcich rokoch, prevládajú enterické vírusy, ich podiel vzrástol z 29,9 % v roku 2002 na 70,9 % v roku 2013. V roku 2013 boli diagnostikované rotavírusy, norovírusy, adenovírusy a astrovírusy. V etiologickej štruktúre AEI preukázanej etiológie dominovala rotavírusová infekcia. V priebehu roka 2013 bolo evidovaných 3605 prípadov vrátane. 3298 prípadov medzi deťmi. Incidencia rotavírusovej infekcie v roku 2013 bola 227,3 na 100 000 obyvateľov, čo je o 17,7 % menej ako v roku 2012. 2. miesto medzi všetkými vírusovými črevnými infekciami je obsadené AII spôsobené vírusom Norwalk. Aj v roku 2013 bol výskyt akútnych črevných infekcií neznámej etiológie 580,7 na 100 tisíc obyvateľov a oproti roku 2012 (605,3) poklesol o 4,2 %.
Budúce sestry by sa mali odborne orientovať v infekčnej patológii a základoch epidemiológie, úspešne uplatňovať svoje vedomosti a zručnosti v praktickej činnosti.
Tento príspevok načrtáva predstavy o povinnostiach ošetrovateľského personálu v infekčnom zdravotníckom zariadení, o prevencii pri infekčných ochoreniach čreva. V súvislosti s tým vznikajú aj povinnosti a črty práce sestry v zdravotníckom zariadení tohto profilu.
Na základe uvedených štatistík som si stanovila cieľ práce – zistiť úlohu sestry pri liečbe a diagnostických opatreniach pri črevných infekciách (napríklad salmonelóza).
Na dosiahnutie tohto cieľa som vyriešil nasledujúce úlohy:
Určite formu prezentácie informácií pacientom v zrozumiteľnej a dostupnej forme s úplným vysvetlením podstaty plánovaných a prebiehajúcich intervencií.
Zistite, aké liečebné a diagnostické zásahy pri črevných infekciách sa vykonávajú v Chanty-Mansijskom autonómnom okruhu (na príklade salmonelózy)
Zistite možné komplikácie pri užívaní liekov používaných pri liečbe črevných infekcií (napríklad salmonelózy).
Určte vlastnosti prípravy na rôzne typy výskumu vykonávaného v priebehu lekárskeho a diagnostického procesu.
Praktickým významom tejto témy je zvýšenie povedomia verejnosti o prevencii a komplikáciách črevných infekcií, napríklad salmonelózou.
Kapitola 1.Všeobecné informácie o črevných infekciách a salmonelóze.
Účasť sestry na lekárskych podujatiach
Hospitalizácia pacientov sa vykonáva len v prípade ťažkého alebo komplikovaného priebehu, ako aj podľa epidemiologických indikácií. Pri závažných prejavoch toxikózy a dehydratácie je predpísaný odpočinok v posteli.
Ak to klinický stav pacienta dovoľuje, liečba sa má začať výplachom žalúdka, sifónovými klyzmami, podaním enterosorbentov (aktívne uhlie a pod.)
Režim a výživa pri salmonelóze
Liečba salmonelózy u dospelých začína pokojom na lôžku. V prípade stredne ťažkých a ťažkých foriem - pokoj na lôžku oddelenia. Pre pacientov so salmonelózou je vyvinutá špeciálna diéta č.4 (Príloha č.6) Vylúčené sú všetky potraviny, ktoré dráždia žalúdok, vrátane mliečnych výrobkov a žiaruvzdorných tukov.
Dotazník
Aké črevné infekcie poznáte?
Máte choroby tráviaceho traktu?
Ak áno, ako prechádzate kurzami protidrogovej liečby pod dohľadom svojho lekára alebo ako sa liečite sami? _________________________________________________________
Máte hnačku alebo nadúvanie? ___________________
Ak áno, čo robíte na odstránenie týchto príznakov? _________________________________________________
Máte nejaké chronické ochorenia? ____________
držíte diétu? Ktorý? _____________________________
Koľkokrát denne ješ? ________________________________
Aký druh jedla preferujete (domáce jedlo, kaviarne s rýchlym občerstvením atď.)? _____________________________________________________
Viete, že je lepšie umyť jedlo pred konzumáciou v prevarenej vode?
Koľkokrát denne si čistíte zuby?
Pamätať a písať pravidlá bezpečnej potraviny ________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________
Dátum ukončenia _____________
Pre dodatočnú informovanosť obyvateľstva s preventívnym účelom je potrebné viesť rozhovory s obyvateľstvom, ako aj vydávať a distribuovať letáky o prevencii salmonelózy a odporúčané spôsoby spracovania potravín. Ako príklad poznámky o prevencii salmonelózy navrhujem použiť nasledujúcu možnosť.
PRIPOMIENKA
Prečo je salmonelóza nebezpečná?
Toto je jedno z mnohých akútnych črevných ochorení, ktoré sa vyznačuje prudkým zvýšením teploty až na 38-39ºС, bolesťami brucha, vracaním a hnačkou. Každý, kto niekedy zažil takéto príznaky, môže povedať, že tento stav nie je príjemný. Treba si tiež uvedomiť, že ak včas nevyhľadáte lekársku pomoc, výsledok tohto ochorenia môže byť dosť žalostný, pretože vracanie a riedka stolica vedie k dehydratácii organizmu, čo môže spôsobiť srdcové problémy a uvoľnené toxíny poškodzujú vnútorné orgány . A nebezpečný je najmä pre starších ľudí a malé deti. Ale väčšinou sú chorí na salmonelózu.
Kto je ona – táto záhadná salmonela a kde býva?
Salmonelóza je ochorenie, ktoré je spôsobené rôznymi druhmi baktérií (Salmonella rôznych skupín), ktoré žijú v rôznych podmienkach. Nemôžete byť preto citliví na vaječné výrobky a zároveň pokojne jesť nesolenú bravčovú masť s plnou dôverou, že sa očividne nenakazíte salmonelózou. To nie je pravda. A musíte byť opatrní s akýmkoľvek druhom produktov.
Predtým sa verilo, že hlavným prenosovým faktorom v polovici prípadov salmonelózy boli kuracie vajcia varené doma - sú to miešané vajcia, omelety a vajcia namäkko, ako aj konzumácia surových kuracích vajec. Ale to je len malá časť, pretože ako zdroj infekcie môžu poslúžiť aj nie vyprážané grilované kura, domáce šaláty a surové cesto zmiešané s vajíčkami. Tu sú porušenia: surové potraviny, či už vajcia alebo cesto, sa nemôžu jesť. Každý o tom vie. Ak vidíte, že to isté grilované kurča nie je vyprážané, je lepšie ho odmietnuť, vyhodiť alebo v extrémnych prípadoch priviesť k pripravenosti už doma. Verte mi, že liečba bude stáť oveľa viac.
V ojedinelých prípadoch sú faktormi prenosu surové kozie mlieko a bravčová masť. A vina za všetko je rovnaké porušenie technológie varenia. Mlieko predsa treba prevariť, bravčovú masť dobre osoliť.
Napriek tomu, že hlavným zdrojom salmonelózy sú kurčatá a vajcia, nie je možné identifikovať žiadneho producenta (a teda prijať opatrenia). Všetky produkty, ktoré slúžili ako zdroj ochorenia, vyrábajú rôzni výrobcovia a na rôznych miestach. Preto veta: „Vaše zdravie je len vo vašich rukách“ nadobúda osobitnú vážnosť.
Riešenie tohto problému je celkom jednoduché. Koniec koncov, stačí si zapamätať a dodržiavať obvyklé hygienické pravidlá, ktoré sú známe každému človeku od detstva, a tiež vždy pamätať na zdravý rozum. V skutočnosti všetky nižšie uvedené pravidlá platia nielen pre salmonelózu, ale aj iné črevné infekcie a otravy všeobecne. Pripomeňme si ich:
Po použití toalety a pred jedlom si určite umyte ruky mydlom.
Položte si otázku: je možné jesť polouvarené jedlá a samozrejme si odpoviete: „NIE, NIE“. A ak vidíte, že mäso alebo kura nie sú uvarené alebo nedopečené, nebuďte leniví a pokračujte v ich varení. Tieto jednoduché akcie zaručujú nielen vašu bezpečnosť, ale aj chuť jedla.
Máte chladničku? Samozrejme áno". Preto vždy všetky hotové výrobky (najmä šaláty, výrobky s mletým mäsom alebo smotanou) skladujte iba v chladničke. Koniec koncov, inak sa môžu jednoducho zhoršiť a riskujete otravu jedlom.
Získajte niekoľko dosiek na krájanie a stanovte si pravidlo: "Surové a varené jedlá sa musia krájať na rôznych doskách a rôznymi nožmi." Koniec koncov, aj keď nejaké baktérie žijú v surovom kura, neprežije v procese varenia: keď je varené alebo vyprážané. Ale ak urobíte šalát na tej istej doske, kde ste zabili kura, na tanieri bude všetka salmonela z kurčaťa.
A ešte jedna otázka: ako často si dávate pozor na dátumy spotreby na obaloch potravín? Áno, áno, a opäť pravidlo: "Pozorne si pozerajte dátumy spotreby a podmienky skladovania produktov v obchodoch." Ak je to isté mäso uložené vo vitríne bez chladničky, v teple a dokonca aj na slnku, dvakrát a trikrát si rozmyslite, či vaše zdravie stojí za riziko.
Venujte pozornosť tomu, ako predajca váži produkty. Nekupujte výrobky v predajni, kde predajca váži kurčatá a údeniny, teda surové aj hotové výrobky na rovnakých váhach. Sliepkam sa nič nestane, ale taká klobása sa veľmi ľahko otrávi.
Ak sa vám zdalo, že výrobok bol pokazený, že šalát kúpený alebo vyrobený deň predtým kyslo, že kura alebo mäso zostali vo vnútri surové - nejedzte. Zahodiť. Akokoľvek ľúto. Verte mi, že liečba bude stáť oveľa viac ako to isté kura. Nehovoriac o tom, čo budete musieť znášať v prípade choroby. Veď si zaslúžite viac ako kyslý šalát.
Viete, aké dôležité je umývať kuracie vajcia? Áno, áno - umyte kuracie vajcia. Je to veľmi dôležité. A musíte ich umyť nie bezprostredne pred varením, ale hneď potom, čo ste ich priniesli z obchodu. A až potom ho vložte do chladničky na uskladnenie. Často sa vyskytujú prípady, keď sa salmonela dostane do jedla už druhýkrát: zostanú na utierke, špachtli na varenie alebo na noži, ktorým rozbili vajcia. A výsledok je stále smutný.
A ešte jedna rada, ktorá si vyžaduje vašu osobitnú pozornosť: bez ohľadu na to, ako veľmi chcete svoje dieťa rozmaznávať praženicami alebo praženicami, zastavte sa a premýšľajte. Naša rada pre vás: „Nekŕmte malé deti praženicou“, pretože práve malé deti od narodenia do 2 rokov tvoria presne jednu tretinu všetkých prípadov salmonelózy. Choroba je pre nich nebezpečná a zvyčajne prebieha dosť ťažko. Nevystavujte svoje deti takémuto nebezpečenstvu. Nekŕmte ich surovými vajíčkami. Nedávajte im produkty, o ktorých si nie ste istí.
Starajte sa o zdravie svojich blízkych a buďte zdraví aj vy!
Pre preventívnu prácu s obyvateľstvom sa odporúča vydávať a distribuovať letáky so všeobecnými informáciami o prevencii Oki (Príloha č. 9)
Vypracoval som projekt, ktorý zahŕňa ďalšie spôsoby informovania verejnosti o problémoch súvisiacich s problémom salmonelózy. V súčasnej fáze vývoja spoločnosti považujem za možné rozvíjať a vytvárať stránku na sociálnych sieťach, posielať SMS na telefóny, posielať newslettery na emailové adresy, video pred filmom v kine, distribuovať elektronické brožúry cez internú sieť (podľa dohody s vedúcim).
Aby som dosiahol cieľ určiť možné komplikácie pri užívaní liekov používaných na liečbu salmonelózy, študoval som proces liečby a vlastnosti rehabilitačného obdobia po chorobe. V tejto súvislosti je potrebné poznamenať, že hlavnými vedľajšími účinkami lieku Enterosgel používaného na liečbu salmonelózy sú príznaky ako nevoľnosť a zápcha. Pri ťažkej renálnej alebo hepatálnej insuficiencii sa môže objaviť pocit averzie k lieku. Aby sa znížilo a vylúčilo, ktoré po chorobe, je potrebné správne zorganizovať rehabilitačné (obnovujúce) štádium, ktoré zohráva najdôležitejšiu úlohu v procese obnovy tela.
V priebehu prieskumu sa tiež zistilo, že pacienti sú najmenej informovaní o správnosti prípravy na vyšetrenie z prevencie črevných infekcií. V súvislosti s tým navrhujem zverejniť tematické prípisy o správnej príprave na skúšku vrátane pravidiel zberu materiálu na nádrž výsevu stolice.
Záver.
V rôznych krajinách sú bežné rôzne infekcie, na ich výskyt majú veľký vplyv sociálne podmienky života ľudí, vedomie ľudí a dodržiavanie pravidiel osobnej hygieny. Čím vyššia je sociálna a kultúrna úroveň obyvateľstva, organizácia preventívnej a liečebnej starostlivosti, zdravotná výchova, tým nižšia je prevalencia infekčných chorôb a úmrtnosť na ne. Infekčné ochorenia sú jedným z popredných zdravotných problémov a sú po ochoreniach kardiovaskulárneho systému a nádoroch na treťom mieste na svete.
Príčinou šírenia infekčných chorôb je rast populácie, demografická stratifikácia a intenzita migračných procesov.
V súčasnom štádiu vývoja infekcie a existujúcej epidemiologickej situácii by sestra mala poznať klinický obraz črevných infekcií. Byť schopný viesť rozhovory v prístupnej forme pre pacienta, zostavovať poznámky a robiť novinové steny.
Pri riešení nami stanovených úloh na príklade takej črevnej infekcie, akou je salmonelóza, sa zistilo, že črevné infekcie sa vyskytujú u všetkých vekových skupín, a to tak medzi domácim, ako aj medzi návštevníkmi. Všetky zadané úlohy boli splnené. Vypracoval som a prezentoval projekt prevencie črevných infekcií, ako aj spoločnú prácu s centrom odbornej patológie: vydávanie brožúr o prevencii črevných infekcií, vývoj novinových stien.
Bibliografický zoznam.
1. Antonova T.A. a iné infekčné choroby. 2000
2. Vasiliev V. S. Infekcionistická prax. 1993
3. Malov V.A. Ošetrovateľstvo pri infekčných chorobách. 2005
4. Mukhina S. A. a ďalší. Všeobecná starostlivosť o pacienta. 1989
5. Obukhovets T.P., Sklyarova T.A., Chernova O.V. Základy ošetrovateľskej starostlivosti. 2000
6. Moderná medicína. Adresár. Choroby. Syndrómy. Symptómy. Moskva "ONIX 21. storočie", "Mier a vzdelanie". 2004
7. Obukhovets T.P., Sklyarova T.A., Chernova O.V. Základy ošetrovateľskej starostlivosti. 2000
8. Podlevsky A.F. Infekčná sestra. 1988
9. Rubashkina L.A. a ďalšie. Infekčné choroby s priebehom infekcie HIV a epidemiológia. 2002
10. Titarenko R.V. Ošetrovateľstvo pri infekčných chorobách a priebeh HIV infekcie a epidemiológia. - Rostov na Done: "Fentks", 2009.
11. Shuvalova E. A. Infekčné choroby. Phoenix, Rostov na Done. 2001
13. Moderná medicína. Adresár. Choroby. Syndrómy. Symptómy. Moskva "ONIX 21. storočie", "Mier a vzdelanie". 2004
14. http://www.medlinks.ru/sections.php?op=viewarticle&artid=1066
Prihláška č.1
Aplikácia č. 2

Aplikácia №3

Prihláška č.4
Všeobecná analýza moču
Cieľ. Stanovenie počtu vytvorených prvkov v 1 ml priemernej časti moču zhromaždenej počas močenia.
Vybavenie. Gumové rukavice, uterák, suchý čistý téglik s etiketou na moč, odporúčací formulár do laboratória.
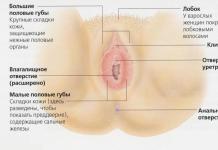
Povinné podmienky. Na štúdiu sa odoberá priemerná časť ranného moču (v procese močenia), čo zabraňuje vstupu formovaných prvkov do neho z dolných častí močového systému, ako aj z pohlavných orgánov.
Výhody. Eliminuje potrebu katetrizácie močového mechúra.
1. Nadviazať psychologický kontakt s pacientom. Vysvetlite mu účel a priebeh konania, získajte súhlas.
2. Pripravte si potrebné vybavenie, vypíšte odporúčanie do bakteriologického laboratória.
3. Pacienta upozorňujeme, že pred odberom je potrebné umyť pohlavné orgány
4. Potom pacientovi vysvetlíme, že priemernú časť moču musí zhromaždiť do čistej suchej nádoby.
5. Na výskum vezmite 10 ml moču.
6. Do hodiny zorganizovať prepravu prijatého materiálu do laboratória.
Prihláška č.5
Príloha č.6
Aké potraviny možno konzumovať:
1. Chlieb, výrobky z múky: nevarené sušienky. z na tenké plátky nakrájaného pšeničného chleba najvyššej kvality.
2. Polievky: na slabom mäse, rybí vývar (bez tuku), s pridaním ryžových alebo krupicových slizových odvarov, vaječné vločky, dusené fašírky a quenelly, varené, postrúhané mäso.
3. Mäso a hydina: nevláknité a chudé druhy teľacieho a hovädzieho mäsa, kuracie mäso, králičie mäso.
4. Ryby: čerstvé ryby nízkotučných druhov v kúsku alebo vo forme sekaných produktov - rezne, fašírky, quenelle, varené vo vode alebo dusené.
5. Mliečne výrobky: parné suflé, čerstvo nastrúhaný tvaroh.
6. Tuky: výnimočne čerstvé maslo, v množstve 5 g na porciu (iba v hotových jedlách).
7. Vajcia: parná omeleta, uvarená namäkko, na varenie. Celkom jeden alebo dva za celý deň.
8. Zelenina: výhradne vo forme odvarov na prípravu polievky.
9. Cereálie: iba cereálie v pyré, varené v nízkotučnom vývare.
11. Sladkosti, ovocie, sladké jedlá: želé a kissels z dule, vtáčej čerešne, hrušiek, drieňa, čučoriedok. Surové jablká na pyré.
12. Nápoje: kakao, čierna káva, čaj (najmä zelený), odvary z dule, čierne ríbezle, divozel, vtáčia čerešňa, sušené čučoriedky.
13. Korenie a omáčky: do jedál sa pridáva iba vývar bez tuku a maslo.
Diéta číslo 4 – aké potraviny by sa nemali jesť
1. Múčne výrobky: iná múka a pekárenské výrobky iné ako vyššie uvedené.
2. Polievky: mastné, silné bujóny, mliečne polievky, ako aj so zeleninou, obilninami, cestovinami.
3. Mäso a hydina: tučné mäso, celé kusy, klobásy, klobásy a iné mäsové výrobky.
4. Ryby: rybacie konzervy, kaviár, solené a mastné ryby.
5. Mliečne výrobky: plnotučné mlieko a iné mliečne výrobky.
6. Tuky: ostatné tuky a oleje.
7. Vajcia: Surové, natvrdo uvarené a vyprážané.
8. Zelenina: všetka zelenina v čerstvej, varenej a inej forme.
9. Obilniny: jačmeň, jačmeň, proso, strukoviny, cestoviny.
10. Občerstvenie: úplne vylúčené.
11. Sladkosti, ovocie, sladké jedlá: všetko sušené ovocie, v naturáliách.
12. Nápoje: s mliekom - kakao a káva, studené nápoje, všetky sýtené nápoje, kvas.
Príloha č.7
Rozhovor na tému: Prevencia črevných infekcií.
Črevné infekcie zahŕňajú úplavicu, týfus, paratýfus A a B, choleru, gastroenteritídu, otravu jedlom, vírusovú hepatitídu A a vírusovú hnačku. Pre všetky tieto ochorenia je charakteristické prenikanie patogénov cez ústa a ich rozmnožovanie v ľudskom čreve, odkiaľ sa opäť s výkalmi dostávajú do vonkajšieho prostredia: pôdy, vody, rôznych predmetov a potravy. Pôvodcovia akútnych črevných infekcií sú vo vonkajšom prostredí vysoko odolní. Patogény úplavice zostávajú životaschopné niekoľko mesiacov na kontaminovaných jedlách, niekoľko dní - na potravinách (mlieko, mäsové výrobky, chlieb, zelenina, ovocie) až 5-6 dní vo vode. Pôvodca cholery (Vibrio cholerae) môže pretrvávať v pôde 2 mesiace, v tečúcej vode - až niekoľko mesiacov, na zelenine, ovocí - až niekoľko dní, v surovom mlieku - viac ako týždeň. Pôvodcovia brušného týfusu, kolienteritídy, vírusovej hepatitídy sú vo vonkajšom prostredí ešte stabilnejší.V mlieku a mliečnych výrobkoch patogény nielen pretrvávajú, ale sa aj aktívne množia bez zmeny vzhľadu a chuti produktu. Ale pod pôsobením vysokej teploty mikróby zomierajú. Pri varení patogény dyzentérie umierajú okamžite, patogény cholery - do minúty, patogény hepatitídy - do 30-40 minút.
Zdrojom akútnych črevných infekcií je človek – pacient alebo bakterionosič.
Nosičom baktérií je prakticky zdravý človek, v tele ktorého sa nachádzajú patogény črevných infekcií. Náchylnosť ľudí na akútne črevné ochorenia je pomerne vysoká. Obzvlášť náchylné sú na ne deti.
Najväčší nárast výskytu črevných infekcií je zaznamenaný v období leto-jeseň, ktoré je spojené s dovolenkovými výletmi, množstvom zeleniny a ovocia, pouličným predajom rýchlo sa kaziacich produktov, porušovaním vodného režimu a pod. patogény vstupujú do čriev cez ústa. Ku kontaminácii potravinových výrobkov môže dôjsť pri ich kontaminácii rukami, ako aj pri nesprávnej preprave a skladovaní. Nebezpečné sú jedlá, ktoré sa konzumujú za studena, bez tepelnej úpravy: šaláty, aspiky, mlieko a mliečne výrobky, ale aj mäsové polotovary. Pôvodcovia akútnych črevných infekcií sa môžu nachádzať aj na povrchu zeleniny, bobúľ a ovocia.
Jedným zo spôsobov distribúcie akútnych črevných infekcií je voda. Topiace sa, dažďové vody zmývajú patogény z povrchu zeme do otvorených nádrží, riek, jazier, rybníkov. Roztopenú vodu na pitie, umývanie riadu, rúk, zeleniny a ovocia môžete použiť iba vo varenej forme. Nie je vylúčená infekcia touto vodou a pri kúpaní.
Príčinou akútnych črevných infekcií môže byť aj voda zo studne, ak studňa nie je správne postavená alebo je nesprávne využívaná (nie je tu hlinený hrad, studňa sa nachádza pri latrínach, obyvatelia si berú vodu v jednotlivých vedrách, perú bielizeň a napr. umývať riad v bezprostrednej blízkosti studne)
Prihláška č.8
"Rodičia, buďte opatrní - črevnej infekcii je lepšie predchádzať, ako ju liečiť."
Prísne dodržiavajte pravidlá osobnej hygieny, často a dôkladne si umývajte ruky mydlom a vodou, najmä pred jedlom a po toalete;
Používajte prevarenú, balenú vodu.
Zeleninu, ovocie, bobule pred použitím dôkladne umyte pod tečúcou vodou z vodovodu a pre malé deti - prevarenú vodu;
· používajte iba čisté obaly (polyetylén, nádoby na potraviny a pod.);
Nekupujte potraviny od náhodných osôb alebo na miestach neoprávneného obchodu;
dodržiavať hygienické pravidlá pri príprave teplých a studených jedál, dátumy spotreby a podmienky skladovania potravinárskych výrobkov, najmä tých, ktoré rýchlo podliehajú skaze, surové potraviny a varené potraviny by sa mali skladovať oddelene;
Potraviny dôkladne vyprážajte alebo varte, najmä mäso, hydinu, vajcia a morské plody;
· rýchlo sa kaziace potraviny a hotové jedlá skladujte len v chladničke pri teplote 2-6?
Čerstvo uvarené jedlo nemiešajte so zvyškami z predchádzajúceho dňa, ale ak vám uvarené jedlo zostane na ďalší deň, potom ho treba pred konzumáciou tepelne upraviť (uvariť alebo vysmažiť).
Nezhromažďujte odpadky a potravinový odpad, nedovoľte výskyt múch a švábov, neustále udržiavajte v domácnosti čistotu a dodržiavajte pravidlá osobnej hygieny, nedávajte malým deťom neprevarené točené mlieko, surové vajcia, používajte iba čerstvé výrobky. varenie.
Prihláška č.9
Oznam pre pacientov
na prevenciu akútnych črevných infekcií
Akútne črevné infekcie (AII)- skupina infekčných ochorení spôsobených rôznymi mikroorganizmami (baktériami, vírusmi), ktoré spája podobná povaha klinických prejavov vo forme gastrointestinálnej dysfunkcie a symptómov extraintestinálnych porúch.
Tie obsahujú:
· úplavica;
· brušný týfus;
paratýfus A a B, cholera;
salmonelóza;
Enterovírusové infekcie atď.
Zdrojom nákazy je chorý človek a nosič AII patogénov. Chorí, dospelí aj deti (najmä deti od 1 do 7 rokov).
Hlavná cesta prenosu je fekálno-orálna. Faktory prenosu môžu byť: jedlo, voda, domáce potreby, hračky.
Príznaky ochorenia sa vyskytujú akútne, s horúčkou, vracaním, poruchami stolice, nadúvaním a bolesťami brucha. Môžu sa vyskytnúť ako prvý deň po infekcii, tak aj siedmy deň (tak dlho trvá inkubačná doba ochorenia).
Opatrenia na prevenciu AII.
1. Dodržiavanie osobnej hygieny, dôkladné umývanie rúk mydlom pred jedlom a po návšteve MHD, toaliet (veď po umytí rúk sa výrazne znižuje počet mikroorganizmov).
2. Nepite vodu z otvorených zdrojov ani balenú vodu na ulici. Varte vodu!
3. Pred konzumáciou čerstvej zeleniny ju dôkladne umyte a zalejte vriacou vodou.
4. Na výživu si vyberajte potraviny, ktoré boli uvarené, potraviny dôkladne opečte (prevarte), najmä mäso, hydinu, vajcia a morské plody. Neskladujte potraviny dlhší čas, dokonca ani v chladničke.
5. Nenechávajte uvarené jedlo pri izbovej teplote dlhšie ako 2 hodiny. Nepoužívajte produkty, ktorých doba použiteľnosti uplynula a neboli v chladničke.
6. Zabráňte kontaktu medzi surovým a vareným jedlom.
7. Plávať len na miestach na to určených. Pri plávaní v jazierkach a bazénoch nedovoľte, aby sa vám voda dostala do úst.
Dodržiavanie týchto jednoduchých tipov vám pomôže vyhnúť sa akútnym črevným infekciám a zachovať svoje zdravie a zdravie svojich blízkych!
Ak sa však náhle objavia príznaky akútnej črevnej infekcie (AII), mali by ste okamžite vyhľadať lekársku pomoc!
Buďte vždy zdraví!
Prihláška č.10
Aplikácia bakteriofágov.
Fágy sa tiež používajú na liečbu a prevenciu množstvo bakteriálnych infekcií. Produkujú týfus, salmonelu, dyzentériu, pseudomonas, stafylokokové, streptokokové fágy a kombinované prípravky (koliproteické, pyobakteriofágy atď.). Bakteriofágy sa predpisujú podľa indikácií perorálne, parenterálne alebo lokálne vo forme tekutín, tabliet, čapíkov alebo aerosólov.
BAKTERIOfágy sú živé látky, bakteriálne vírusy, široko rozšírené v prírode. V medicíne sa využíva schopnosť bakteriofágov ničiť bunky patogénov. Lytické pôsobenie bakteriofágov je prísne špecifické.
Pri výrobe fágových prípravkov sa berie do úvahy špecifickosť bakteriofágov a pripravujú sa polyvalentné fágové prípravky, konkrétne zmesi bakteriofágov účinných proti rôznym typom patogénov.
Výhody bakteriofágových prípravkov:
- vysoko účinné biologické prípravky antibakteriálneho účinku na prevenciu a liečbu akútnych črevných infekcií a purulentno-zápalových ochorení, liečbu dysbakteriózy;
- pri aplikácii nenarúšajú normálnu ľudskú biocenózu;
- nevyhnutný pri rezistencii patogénov na antibiotiká;
- môže byť použitý v komplexnej terapii s inými liekmi;
- nevyhnutné pri liečbe dysbiózy v kombinácii s liekmi, ktoré normalizujú črevnú mikroflóru;
- odporúčané pre dospelých a deti;
- Vyrobené z prírodných surovín.
Prihláška č.11
Fekálna analýza pre i/g
CIEĽ
Diagnostika a diferenciálna diagnostika hnačkových infekcií, helmintiáz a protozoálnych invázií, posúdenie závažnosti komplikácií.
INDIKÁCIE
Všetci pacienti infekčnej nemocnice produkujú bakteriologické vyšetrenie výkalov. Na diagnostiku porušenia mikrobiocenózy hrubého čreva sa skúma zloženie fekálnej mikroflóry.
Koprologické vyšetrenie u pacientov s infekčnými ochoreniami vykonáva:
Na identifikáciu zápalového procesu;
Na zistenie črevného krvácania;
Na diagnostiku porúch trávenia a vstrebávania potravy;
Na diagnostiku helmintiáz a protozoálnych infekcií.
KONTRAINDIKÁCIE
Štúdia nemá žiadne kontraindikácie,
PRÍPRAVA NA ŠTÚDIUM
Pri absencii naliehavých indikácií pacient do 3-5 dní dostane štandardizovanú stravu (Pevzner, Schmidt), ak je podozrenie na mikrokrvácanie po dobu 2-3 dní - diétu, ktorá neobsahuje mäso, ryby, hydinu, zelenú zeleninu, paradajky a prípravky železa.
Úvod …………………………………………………………………………………... 3
kapitola 1. Črevné infekcie
1.1. Klasifikácia črevných infekcií………………………………..……..7
1.2.Príčiny a rizikové faktory črevných infekcií.......................................10
1.3.Funkčné povinnosti riaditeľa infekčného oddelenia........12
1.4 Salmonelóza……………………………….…………………………………………..18
1.5.Účasť m/s na diagnostických opatreniach pri salmonelóze ........ 22
1.6.Účasť m/s na lekárskych činnostiach……………………………………………… ................24
kapitola 2. Účasť sestry na prevencii črevných infekcií.
2.1 Dotazník o informovanosti pacientov o salmonelóze ... ..26
2.2 Ako predchádzať vzniku akútnych črevných ochorení…….30
2.3.Ako sa vyhnúť salmonelóze……………………………………………….32
Záver……………………………………………………………………………….. 37
Bibliografický zoznam ………………………………………………………………… 38
Príloha č. 1……………………………………………………………………….39
Príloha №2…………………………………………………………………………..39
Príloha №3………………………………………………………………………..40
Príloha №4………………………………………………………………………..41
Dodatok №5………………………………………………………………………………..42
Príloha č. 6……………………………………………………………………………………………………… 44
Úvod.
Infekčné choroby boli vždy minulosťou a dnes zostávajú jedným z hlavných zdravotných problémov. Podľa WHO asi 33% ľudí zomiera na infekčné choroby.
Výstup zbierky:
EPIDEMIOLOGICKÉ HODNOTENIE MOŽNÝCH RIZIKOVÝCH FAKTOROV ČREVNÝCH INFEKCIÍ
Isakova Zhainagul Turganbaevna
Prednášajúci, Katedra všeobecnej a klinickej epidemiológie, KSMA pomenovaná po I.K. Akhunbaeva, Kirgizská republika, Biškek
Toygombaeva Vera Sadvakasovna
dr med. Sci., profesor, Katedra všeobecnej a klinickej epidemiológie, KSMA pomenovaná po I.K. Kirgizská republika Akhunbaev, Biškek
Alymkulová Venera Alymkulovna
Prednášajúci, Katedra všeobecnej a klinickej epidemiológie, Kirgizská republika, Biškek
ANOTÁCIA
V článku sú prezentované údaje zo sociologického prieskumu študentov o prítomnosti zlých návykov, charaktere spotreby vody, dodržiavaní pravidiel osobnej hygieny a poznatky o faktoroch prenosu črevných infekcií.
Kľúčové slová: chorobnosť, črevné infekcie, zlé návyky, rizikové faktory.
Infekčné choroby na začiatku 21. storočia sú stále jedným z najdôležitejších problémov verejného zdravia na celom svete. Podľa údajov WHO ochorie každý rok na infekčné choroby viac ako 2 miliardy ľudí, z toho 17 miliónov zomiera. Každý deň je vo svete 50 000 úmrtí spôsobených infekčnými chorobami, ktoré stále zostávajú hlavnou príčinou smrti a prvou príčinou predčasných úmrtí.
Medzi infekčné najčastejšie choroby (po SARS) sú ostrýčrevnéinfekcií(OKI).
Frekvencia ochorenia črevnéinfekcií, odhadovaný v rozšírených prospektívnych štúdiách za posledných 50 rokov v Spojených štátoch je od 1,2 do 1,9 prípadov na 1 osobu za rok, čo je počet úmrtí spojených s infekčnéd iarea, sa pohybuje od 500 ročne prideti až nad 10 000 v dospelej populácii. Najvyšší výskyt je zaznamenaný v deti rané detstvo: 2,46 prípadov ročne na dieťa do 3 rokov.
Podľa WHO zomiera každý rok na AI a ich komplikácie viac ako 5 miliónov ľudí. deti. Napriek pokroku v lekárskej vede a praktickej zdravotnej starostlivosti zostávajú akútne črevné infekcie (AII) jedným z naliehavých problémov našej doby. Podľa Svetovej zdravotníckej organizácie je vo svete ročne zaregistrovaných až 1-1,2 miliardy hnačkových ochorení, na ktoré zomierajú asi 4 milióny ľudí a 60-70% prípadov tvoria deti do 14 rokov. Najväčšiu hrozbu predstavujú pre malé deti z dôvodu vysokej miery chorobnosti a úmrtnosti medzi nimi. Podľa ruských autorov črevné infekcie zaujímajú 3.-4. miesto medzi všetkými infekčnými ochoreniami u detí. Okrem toho, že poškodzujú zdravie obyvateľstva, spôsobujú vážne ekonomické škody. V USA dosiahli ekonomické straty z OKZ asi 1,5 miliardy dolárov, v Rusku - 253,45 miliardy rubľov. .
Problém akútnych črevných infekcií si pre Kirgizskú republiku plne zachoval svoju aktuálnosť vzhľadom na prevládajúce nepriaznivé sociálno-ekonomické dôsledky – rozpad bývalého Sovietskeho zväzu, citeľný pokles životnej úrovne, nezamestnanosť, migrácia vidieckeho obyvateľstva z dediny do mesta a zhoršenie hygienických a životných podmienok. V štruktúre infekčnej patológie bez chrípky a SARS v Kirgizskej republike je podiel črevných infekcií 49%. Vysoká chorobnosť na črevné infekcie podmieňuje dôležitosť epidemiologických štúdií pre rozvoj preventívnych opatrení, znižovanie sociálno-ekonomických škôd a ochranu zdravia detskej populácie.
Účel štúdie: epidemiologické hodnotenie behaviorálnych rizikových faktorov črevných infekcií u študentov.
Materiály a metódy výskumu. Podkladom pre štúdiu boli údaje z prieskumu uskutočneného medzi študentmi metropolitných univerzít vo veku 17-22 rokov (500 položiek).
Metódy: štatistické, vyhľadávacie, sociologické.
Výsledky diskusie. Na posúdenie poznatkov o vplyve rizikových faktorov správania na šírenie črevných infekcií sa uskutočnil prieskum medzi študentmi metropolitných univerzít. Dotazník obsahoval 20 otázok, z odpovedí na ktoré sa získali informácie o znalostiach prevencie črevných infekcií, druhu zásobovania vodou, otázkach osobnej hygieny, miesta bydliska a prítomnosti zlých návykov.
Respondentmi bolo 500 študentov, z toho 54,1±2,2 % žien, 45,9±2,2 % mužov. Vek sa pohyboval od 17 do 22 rokov (obrázky 1 a 2).
Obrázok 1. Podiel podľa veku

Obrázok 2. Podiel podľa pohlavia
Na otázku „Viete, ako sa prenášajú črevné infekcie? väčšina respondentov (76±2,0 %) odpovedala kladne. No medzi študentmi sa našli aj takí, ktorí o tom nevedeli – 23,7±2,0 % (obr. 3).

Obrázok 3. Podiel odpovedí na otázku "Viete, ako sa prenášajú črevné infekcie?"
Na otázku, aký druh vody používajú, respondenti uviedli, že používajú vodu z centrálneho vodného zdroja a len 5,6±1,0 % študentov uviedlo, že používajú vodu z otvoreného zdroja (obr. 4).

Obrázok 4. Typ prívodu vody
Jedným z faktorov možnej infekcie črevnými infekciami sú zelenina a ovocie, ktoré môžu byť kontaminované pôdou. Náš dotazník preto obsahoval otázku o pravidlách umývania zeleniny a ovocia pred ich konzumáciou. Ako ukazujú odpovede väčšiny žiakov, umývajú sa pod tečúcou vodou. Našli sa však aj takí, ktorí ich neumývali vôbec – 2 % a 6,4±1,1 % študentov ich pred použitím obarilo vriacou vodou (obr. 5).

Obrázok 5. Podiel odpovedí na otázku "Ako umývate ovocie a zeleninu?"
Medzi rizikové faktory správania pri nákaze črevnými infekciami patria zlé návyky. Ukázalo sa, že asi 30 % opýtaných má tieto zlozvyky: hryzenie a obhrýzanie nechtov – 58 %, vkladanie pera alebo ceruzky do úst – 35,8 % a 7 % – vkladanie prstov do úst.
Vzájomné podávanie žuvačiek možno pripísať aj zlým návykom, také boli 2 % žiakov.
Na dodržiavanie pravidiel osobnej hygieny sú potrebné vhodné podmienky v mieste štúdia a bydliska. Na otázku „Má vzdelávacia inštitúcia podmienky na umývanie rúk? 13 % opýtaných odpovedalo negatívne, čo naznačuje, že počas dňa si nemajú možnosť umyť ruky.
Na otázku "Kedy si umývaš ruky?" ukázalo sa, že 43,4±1,5% študentov sa umýva pred jedlom, 17,4±1,2% po jedle a 39,2±1,5% po toalete.
Na zistenie vedomostí žiakov o možných spôsoboch nákazy sme zaradili otázku o faktoroch prenosu črevných infekcií. 38 ± 1,5 % opýtaných sa domnieva, že špinavé ruky sú faktorom prenosu, 25,4 ± 1,4 % - zelenina a ovocie, 15,8 ± 1,1 % prípadov sa môže nakaziť vo verejnej doprave, v 14,3 ± 1,1 % - môžu byť peniaze, 6,2±0,7 % opýtaných – pri práci na počítači (obr. 6).

Obrázok 6. Podiel faktorov prenosu (%)
Zároveň je potrebné poznamenať, že v súčasnosti sa zmenili stereotypy spotreby vody. Z týchto dotazníkov vyplynulo, že 39 % študentov pije prevarenú vodu, čo je pochybné. Filtrovaná, surová a balená voda sa používa 21,6 ± 1,6 %, 20,0 ± 1,6 % a 16,9 ± 1,5 %, v tomto poradí (obr. 7).

Obrázok 7. Špecifická hmotnosť charakteru spotreby vody (%)
závery:
1. Problém akútnych črevných infekcií si pre Kirgizskú republiku plne zachoval svoj význam vzhľadom na prevládajúce nepriaznivé sociálno-ekonomické dôsledky. V štruktúre infekčnej patológie v Kirgizskej republike je podiel črevných infekcií bez chrípky a SARS 49%.
2. Medzi respondentmi tvorili ženy 54,1±2,2 %, muži - 45,9±2,2 %.
3. 80 % študentov je dobre informovaných o spôsoboch a faktoroch prenosu črevných infekcií.
4. Zlozvyky sú jedným z dôvodov šírenia črevných infekcií, ktorými trpí 30 % opýtaných.
5. Podľa našich štúdií sú možnými faktormi prenosu črevných infekcií špinavé ruky v 38±1,5 %, zelenina a ovocie v 25,4±1,4 %, MHD v 15,8±1,1 %, 14, 3±1,1 % - peniaze, 6,2±0,7% - počítač.
Bibliografia:
1. Aidaraliev A.A. Vedecký základ pre optimalizáciu systému prípravy riadiaceho personálu v zdravotníctve v Kirgizskej republike v súčasnom štádiu: Diss. pre titul doktora lekárskych vied: 14.00.33. Biškek. 2002. - 33 s.
2. Briko N.I., Pokrovsky V.I. Globalizácia a epidemický proces. / N.I. Briko, V.I. Pokrovsky // Epidemiológia a infekčné choroby. - 2010. - č. 4. - str. 4-10.
3. Kasymbeková K.T. Epidemiológia enterálnych vírusových infekcií v Kirgizskej republike: Dist. pre stupeň MD: 14.0030. M. 2004. - 35 s.
4. Oniščenko G.G. boj proti infekčným chorobám je prioritnou témou predsedníctva Ruskej federácie v G8 v roku 2006//Zdravookhranenie Rossiyskoy Federatsii. - 2007. - č. 1. - S. 3-6.
5. Shakhanina I.L. Ekonomické škody spôsobené infekčnými chorobami v Ruskej federácii k decembru 2000 / I.L. Shakhanina, L.A. Osipová, O.I. Raduto // Epidemiológia a infekčné choroby. - 2001 - č. 6. - S. 58.
Mestská rozpočtová vzdelávacia inštitúcia
"Centrum mimoškolských aktivít" v Brjansku
Medzinárodná výskumná konferencia študentov a učiteľov „Prvé kroky do vedy“
Výskum
„Dynamika a šírenie chorôb tráviaceho traktu
medzi deťmi a dospievajúcimi v meste Bryansk “
Oblasť: Medicína (ďalšie vzdelanie)
Syomachkina Julia
MBOUDOD "TsVR" Bryansk,
Združenie "domáca sestra"
vedúci:
učiteľ doplnkového vzdelávania
Úvod………………………………………………………………………………………...1
Kapitola 1. Choroby gastrointestinálneho traktu………………………………...3
1.1. Charakteristika chorôb………………………………………………………...3
1.2. Etiológia chorôb………………………………………………………………3
Kapitola 2
· Tretina opýtaných má gastrointestinálne ochorenia.
· Nie všetky rodiny preferujú pestrú stravu.
· Niektorí školáci v strednom veku nevedia, ktoré potraviny sú zdravé.
· Štvrtina opýtaných často konzumuje rýchle občerstvenie a má zlé návyky.
· Len tretina opýtaných považuje svoj zdravotný stav za dobrý.
· Stres, podvýživa a životné prostredie najviac zhoršujú zdravotný stav.
3.2. Prevencia chorôb tráviaceho traktu
1) Dodržujte podmienky výživy a jej režim. Užitočné budú časté jedlá, rozdelené na malé porcie.
2) Dodržujte správnu diétu. Bude užitočné znížiť spotrebu vyprážaných, mastných, údených, solených jedál. Je potrebné zvýšiť obsah vlákniny v strave (zelenina a ovocie, chlieb s otrubami, obilniny). Jedzte čo najviac potravín s hrubšou vlákninou, čerstvé šaláty, snažte sa pri varení používať menej octu a podobných prísad.
3) Vyhnite sa prejedaniu. Jedzte s mierou, nezabudnite, že štandardná porcia jedla by nemala presiahnuť 300-400 ml, ak je podávaná v tekutom stave. Na druhej strane sa nemôžete prinútiť hladovať, musíte jesť usporiadane a správne.
4) Ovládajte svoju telesnú hmotnosť. Ak máte nadváhu, mali by ste sa pokúsiť schudnúť. Nezabudnite to urobiť správne: úbytok hmotnosti by nemal byť väčší ako 0,5 kg u žien a 1 kg u mužov za týždeň.
5) Vzdajte sa zlých návykov.
6) Naučte sa zvládať stresové situácie. Snažte sa nebyť nervózny, chodiť, relaxovať a dostatočne spať.
7) Obmedzte príjem sýtených nápojov a kávy.
8) Pohybujte sa viac.
Záver
Choroby gastrointestinálneho traktu nikoho nešetria: ani deti, ani dospelých. Čoraz častejšie si všímame, ako tieto choroby mladnú. Už v ranom veku sa tvoria ochorenia gastrointestinálneho traktu a bohužiaľ sa nepozoruje žiadna pozitívna dynamika. Postupom času si ľudia zvyknú na také javy ako: horkosť v ústach, pálenie záhy, ťažoba v podbrušku, nepríjemné nadúvanie, zápcha atď. Zvyknú si a nevnímajú tieto príznaky ako chorobu. V skutočnosti ide o poplašné zvony. Telo pípne a žiada o pozornosť.
Aby ste sa mohli lepšie orientovať v stave svojho tela, musíte mať informácie o stavbe a funkciách tráviaceho traktu a aspoň mať predstavu o hlavných ochoreniach tráviaceho traktu a jasne poznať opatrenia na prevenciu ochorení tráviaceho traktu. .
Preto som pre študentov školy č.12 a Centra mimoškolských aktivít uskutočnil úvodné prednášky a vyučovacie hodiny o stavbe tráviaceho systému, príznakoch chorôb tráviaceho traktu a ich príčinách. Boli zostavené a distribuované odporúčania na prevenciu gastrointestinálnych ochorení. Informácie o ochoreniach tráviaceho traktu sú vystavené v triedach.
Vzhľadom na nárast incidencie gastrointestinálneho traktu u detí a dospievajúcich je teda aktuálna včasná a kvalitná preventívna a dispenzárna kontrola, liečba pomocou moderných liečebných režimov. Dôležitú úlohu pri identifikácii rôznych patológií zohrávajú aj plánované lekárske vyšetrenia.
Svoju prácu by som rád zakončil slovami stredovekého lekára Arnolda z Villanovy:
„Ak sa budete starať o svoje zdravie, budete na svete žiť dlho.
Ak nie je dostatok lekárov, nech sú vašimi lekármi
Tri: veselý charakter, pokoj a striedmosť v jedle.
Zdravotný kódex Salerno 1480
Literatúra
1. Vnútorné choroby: Učebnica / atď.; vyd. , M.: Medicína, 1990.
2. , Г, . Vlastnosti gastroenterologickej patológie u detí a spôsoby optimalizácie gastroenterologickej starostlivosti.//Zdravie Ruskej federácie.–2006.–№1.
3. Pediatria. – M.: Profit-Style, 2006.
4. Ukazovatele zdravotnej starostlivosti pre matky a deti v regióne Brjansk v roku 2011. - Brjansk: Lekárske informačné a analytické centrum, 2011.
5. Prírastok hmotnosti človeka. - M: Medicína, 1985.
6. Stikhina lokálnej imunity pri chronických ochoreniach tráviaceho traktu. – M.: Medicína, 1999.
7. , // Chirurgia tráviaceho traktu Kyjev: Zdravie, 1987.
8. http:// www. gastroportál/
9. http: //ru. wikipedia. org/
Príloha 1
Údaje denného stacionára gastroenterologického oddelenia
GBUZ "Mestská detská nemocnica Bryansk č. 1"
Distribúcia podľa nozologických foriem
funkčná dyspepsia | Gastritída, gastroduodenitída | peptický vred | Dysfunkcia žlčových ciest | ochorenie žlčových kameňov | ||
príloha 2
Klinické vyšetrenie detí za rok 2012
Choroby orgánov trávenie | Zložené začiatkom roka | Registrovaný | Prijatá liečba | Odhlásený | Zložené koncom roka |
|
žalúdočný vred a 12 dvanástnikový vred | ||||||
Gastritída a gastroduodenitída | ||||||
Pankreatitída | ||||||
Ochorenie žlčníka | ||||||
Choroba žlčových kameňov (GSD) | ||||||
chronická zápcha | ||||||
Celkom: |
Dodatok 3
Lekárska prehliadka tínedžerov za rok 2012
Choroby orgánov trávenie | Zložené začiatkom roka | Registrovaný | Prijatá liečba | Odhlásený | Zložené koncom roka |
peptický vred | |||||
Chronická gastritída | |||||
Biliárna dyskinéza (BDB) | |||||
Choroba žlčových kameňov (GSD) | |||||
Celkom: |
Dodatok 4
Dotazník
1. Aké choroby tráviaceho traktu poznáte?
2. Máte choroby tráviaceho traktu?
3. Ste registrovaný vo výdajni? Na akú chorobu?
4. Aké jedlá jedáva vaša rodina najradšej?
5. Čo je dobré jesť?
6. Aké potraviny môžete jesť len zriedka?
7. Ako často jete rýchle občerstvenie?
8. Máte zlé návyky?
9. Ako hodnotíte svoj zdravotný stav?
10. Čo podľa Vás v súčasnosti najviac zhoršuje Váš zdravotný stav?
11. Aký je váš vek?
12. Aké je vaše pohlavie?
príloha 5
Dodatok 6
https://pandia.ru/text/78/051/images/image003_4.png" width="616" height="375 id=">
Príloha 8

Dodatok 9
Pripomenutie pre deti vo veku základnej školy:
Jedzte správne!

· Každý deň jedzte mäso, maslo, mlieko, chlieb, cereálie, čerstvú zeleninu a ovocie.
· Jedzte aspoň 4-krát denne.
· Stravovanie by malo prebiehať v pokojnom prostredí.
Nejedzte pred spaním.
Nejedzte čipsy a krekry.
· Jedlo dôkladne prežujte.
Príloha 10
Štruktúra tráviaceho systému
Vyberte správnu odpoveď na otázku z ponúkaných možností. Správnych odpovedí môže byť niekoľko.
1. Brušný týfus znamená:
1. Infekcie prenášané vzduchom.
2. Karanténne infekcie.
3. Antroponózy.
4. Antropozoonózy.
5. Obzvlášť nebezpečné infekcie.
2. Protilátky proti pôvodcovi brušného týfusu sa objavujú v krvi na:
1. 1 týždeň.
2. 2 týždne.
3. 3 týždne.
4. 4 týždne.
5. 5 týždňov.
3. Uveďte zmeny na sliznici tenkého čreva pri brušnom týfuse:
1. Záškrtová enteritída.
2. Flegmonózna enteritída.
3. Ulcerózna enteritída.
4. Katarálna enteritída.
5. Hnisavá enteritída.
4. Opíšte vredy v tenkom čreve pri brušnom týfuse:
1. Nachádza sa cez črevnú trubicu.
2. Nachádza sa po dĺžke čreva.
3. Okraje a tvar sú nerovnomerné.
4. Vznikajú v mieste skupinových folikulov.
5. Hrany sú rovné, zaoblené.
5. Uveďte najtypickejší výsledok hojenia črevných vredov pri brušnom týfuse:
1. Malé jazvy.
2. Hrubé jazvy.
3. Kompletná obnova lymfoidného tkaniva.
4. Lymfoidné tkanivo nie je obnovené.
5. Pigmentácia v oblasti zahojených vredov.
6. Črevné krvácanie, ako komplikácia brušného týfusu, sa môže vyvinúť na:
1. 1 týždeň.
2. 2 týždne.
3. 3 týždne.
4. 4 týždne.
5. 5 týždňov.
7. Vymenujte extraintestinálne komplikácie brušného týfusu:
1. Zápal pľúc.
2. Hnisavá perichondritída hrtana.
3. Amyloidóza.
4. Voskovitá nekróza priamych brušných svalov.
5. Osteomyelitída.
8. Salmonelóza znamená:
1. Antropozoonózy.
2. Antroponózy.
3. Infekcie prenášané vzduchom.
4. Karanténne infekcie.
5. Parenterálne infekcie.
9. Vymenujte morfologické formy salmonelózy:
1. Primárne.
2. Črevné.
3. Septik.
4. S léziami mezenterických lymfatických uzlín.
5. týfus.
10. Vymenujte najcharakteristickejšie komplikácie brušného týfusu:
1. Jazvovitá stenóza čreva.
2. Amyloidóza.
3. Pyelonefritída.
4. Perforácia čreva.
5. Kachexia.
11. Uveďte typy črevných zápalov v druhom štádiu dyzentérie:
1. Flegmónne.
2. Ulcerózna.
3. Krupózny.
4. Difterický.
5. Katarálna.
12. Uveďte najčastejšie lokalizáciu patologických zmien pri úplavici:
1. Jejunum.
3. Sigmoidálne hrubé črevo.
4. Ileum.
5. Zostupné hrubé črevo.
13. Opíšte vaskulárne poruchy v črevnej stene pri dyzentérii:
1. Roztrhnutie krvných ciev.
2. Plejáda.
4. Diapedetické krvácania.
5. Tromboembólia.
14. Vymenujte zmeny hrubého čreva v treťom štádiu dyzentérie:
1. Katarálna kolitída.
2. Fibrinózna kolitída.
3. Ulcerózna kolitída.
4. Hnisavá kolitída.
5. Serózna kolitída.
15. Uveďte črevné komplikácie, ktoré sa môžu vyskytnúť pri úplavici:
1. Perforácia čreva.
3. Amyloidóza.
4. Flegmóna čreva.
5. Črevné krvácanie.
16. Vymenujte extraintestinálne komplikácie akútnej dyzentérie:
1. Bronchopneumónia.
2. Pyelonefritída.
3. Meningitída.
4. Absces pečene.
5. Artritída.
17. Vymenujte extraintestinálne komplikácie chronickej dyzentérie:
1. Obezita.
2. Kachexia.
3. Zápal pľúc.
4. Amyloidóza.
5. Myxedém.
18. Popíšte zmeny v mezenterických lymfatických uzlinách v druhom štádiu brušného týfusu:
1. Lymfoidné tkanivo je premiestnené.
2. Veľkosť lymfatických uzlín je zväčšená.
3. Je možný výskyt tyroidných granulómov.
4. Hyperplázia B-dependentných zón.
19. Vymenujte nešpecifické komplikácie cholery:
1. Anémia.
2. Venózna plejáda.
3. týfus.
4. Sepsa.
20. Vymenujte štádiá zmien v tenkom čreve pri brušnom týfuse:
1. Mozgový opuch.
2. Fibrinózna enteritída.
3. Hnisavá enteritída.
4. Štádium nekrózy.
5. Štádium čistých vredov.
21. Uveďte črevné komplikácie vyplývajúce z brušného týfusu:
1. Jazvová stenóza.
2. Peritonitída.
3. Perforácia.
4. Krvácanie.
5. Hypermelanóza.
22. Uveďte cestu nákazy brušným týfusom:
1. Fekálne-orálne.
2. Kontakt.
3. Parenterálne.
4. Vo vzduchu.
5. Transmisívne.
23. Uveďte cestu prieniku patogénu do črevnej steny pri brušnom týfuse:
1. Intraepiteliálne.
2. Tixotropia.
3. Patogén sa nachádza v lúmene čreva.
4. Interepiteliálne.
5. Lymfogénne.
24. Uveďte biologické prostredie, v ktorom možno v prvom týždni ochorenia zistiť pôvodcu brušného týfusu:
25. Uveďte formy brušného týfusu v závislosti od lokalizácie lokálnych zmien:
1. Pneumotýfus.
2. Ileotif.
3. Ileokolotyphos.
4. Meningotif.
5. Cholangiotif.
26. Uveďte štruktúry črevnej steny, v ktorých sa pri brušnom týfuse vyvíjajú zmeny:
1. Serózna membrána.
2. Svalová vrstva.
3. Zoskupené lymfoidné folikuly.
4. Nervové plexusy.
5. Solitárne folikuly.
27. Uveďte názov druhého štádia cholery:
1. Gastroenteritída.
2. Pyelonefritída.
3. Dehydratácia.
4. Anasarca.
5. Fibrinózna kolitída.
28. Uveďte zmeny, ktoré sú typické pre algidové obdobie cholery:
1. Gastroenteritída.
3. Anasarca.
4. Dehydratácia.
5. Pľúcny edém.
29. Vymenujte klinické a morfologické typy dyzentérickej kolitídy u detí:
1. Flegmónne.
2. Ulcerózna.
3. Folikulárne.
4. Folikulárne-ulcerózne.
5. Granulomatózne.
30. Morfologické zmeny v tenkom čreve v algidickom období cholery:
2. Enteritída.
3. Polypy sliznice.
4. Nekróza sliznice.
5. Pigmentácia sliznice.
31. Uveďte zmeny v lymfatických uzlinách a slezine pri brušnom týfuse:
1. Amyloidóza.
2. Atrofia.
3. Anémia.
4. Tvorba granulómov.
5. Hemosideróza.
32. Vymenujte pôvodcu cholery:
1. Salmonella.
2. Shigella.
3. Vibrio El Tor.
4. Vibrio Koch.
5. Mycobacterium.
33. Uveďte cestu infekcie cholerou:
1. Vo vzduchu.
2. Parenterálne.
3. Potravinové.
4. Transmisívne.
5. Kontakt.
34. Zdrojom cholerovej infekcie je:
1. Choré zviera.
2. Chorý človek.
3. Transfúzia krvi.
4. Vibrio nosič.
5. Domáce potreby.
35. Špecifikujte rezervoár (biotop) vibrio El Tor:
1. Chorý človek.
2. Choré zviera.
4. Vibrio nosič.
36. Uveďte obdobia cholery:
1. Enteritída.
3. Fibrinózna kolitída.
4. Ulcerózna kolitída.
5. Gastroenteritída.
37. Vymenujte úseky čreva, v ktorých sú pri cholere lokalizované hlavné zmeny:
1. Jejunum.
2. Ileum.
3. Sigmoidálne hrubé črevo.
4. Priečny tračník.
38. Vymenujte zmeny vnútorných orgánov pri cholere v období algií:
1. Atrofia lymfoidného tkaniva sleziny.
2. Nekróza epitelu tubulov obličiek.
3. Amyloidóza.
4. Dystrofia myokardu.
5. Hnisavá meningitída.
39. Vymenujte konkrétne komplikácie cholery:
1. Amyloidóza.
2. Hyalinóza.
3. týfus.
4. Gangréna čreva.
5. Urémia.
40. Vymenujte možnú komplikáciu alteratívnych zmien lymfatických uzlín pri brušnom týfuse:
1. Gangréna čreva.
3. Peritonitída.
4. Infarkt myokardu.
5. Amyloidóza.
41. Pomenujte zmeny skupinových folikulov tenkého čreva v prvom štádiu brušného týfusu:
2. Fibrinózna enteritída.
3. Mozgový opuch.
4. Gangréna čreva.
5. Tvorba čistých vredov.
42. Uveďte typ zápalu v lymfoidnom tkanive čreva pri brušnom týfuse:
1. Exsudatívne.
2. Fibrinózne.
3. Chronická produktívna.
4. Akútne produktívne.
5. Hnisavý.
43. Vymenujte bunky, ktoré prevládajú v skupinových folikuloch tenkého čreva v prvom a druhom štádiu brušného týfusu:
1. Makrofágy.
2. Lymfocyty.
3. Leukocyty.
4. Eozinofily.
5. Obrovské bunky cudzích telies.
44. Akumulácia makrofágov v lymfoidnom tkanive čreva pri brušnom týfuse sa nazýva:
1. Absces.
2. Infarkt.
3. Empyém.
4. Granulóm.
5. Flegmóna.
45. Uveďte zmeny v enterocytoch typické pre choleru:
1. Premiestnenie bunkových organel do apikálnej časti.
2. Vakuolizácia a strata mikroklkov.
3. Hyalínová kvapková dystrofia.
4. Tuková degenerácia.
5. Bunková proliferácia.
46. Patogenéza lokálnych zmien pri cholere je:
1. Zvýšená sekrécia izotonickej tekutiny.
2. Poškodenie bunkových membrán.
3. Lymfostáza.
4. Venózna plejáda.
5. Porušenie reabsorpcie kvapaliny.
47. Uveďte nešpecifické komplikácie cholery:
1. Zápal pľúc.
2. Abscesy.
3. Erysipelas.
4. Amyloidóza.
5. Sepsa.
48. Uveďte najčastejší výsledok hojenia vredov dyzentérie:
1. Kompletná regenerácia.
2. Substitúcia.
3. Tvorba hrubých jaziev.
4. Malignita.
5. Hyperplázia epitelu.
49. Uveďte zmeny v tenkom čreve, ktoré sú typické pre 3. týždeň brušného týfusu:
1. Venózna plejáda.
2. Mozgový opuch.
3. Špinavé rany.
4. Gangréna.
5. Zjazvenie.
50. Najčastejšou komplikáciou brušného týfusu je:
1. Hepatitída.
2. Meningitída.
3. Črevné krvácanie.
5. Vyčerpanie.
51. Uveďte štádium priebehu dyzentérie, v ktorom je možný rozvoj paraproktitídy a peritonitídy:
1. Najprv.
2. Po druhé.
3. Po tretie.
4. Po štvrté.
52. Vymenujte pôvodcu dyzentérie:
1. Salmonella.
2. Mycobacterium.
3. Shigella.
4. Kryptococcus.
5. Streptokok.
53. Uveďte cestu prieniku patogénu do črevnej steny v prípade dyzentérie:
1. Interepiteliálne.
2. Transepiteliálne.
3. Intraepiteliálne.
4. Tixotropia.
5. Chemotaxia.
54. Uveďte hlavné patogenetické mechanizmy účinku pôvodcu dyzentérie:
1. Cytolytikum.
2. Chemotaktické.
3. Vasoneuroparalytické.
4. Hypoxický.
5. Lymfotropný.
55. Uveďte zmeny v črevách, ktoré sa vyskytujú v priebehu dyzentérie:
1. Katarálna kolitída.
2. Krupózna kolitída.
3. Záškrtová kolitída.
4. Štádium hojenia vredov.
5. Hnisavá kolitída.
56. Uveďte možné črevné komplikácie, ktoré sa môžu vyvinúť v súvislosti s regeneráciou vredov pri úplavici:
1. Krvácanie.
2. Perforácia.
3. Peritonitída.
4. Stenóza lúmenu čreva.
5. Divertikulóza.
57. Vymenujte všeobecné zmeny pri úplavici:
1. Hyperplázia sleziny.
2. Mastná degenerácia pečene.
3. Nekróza epitelu tubulov obličiek.
4. Metastatická kalcifikácia.
5. Fibrózna alveolitída.
58. V prípade úplavice sa môže vyvinúť porucha:
1. Metabolizmus tukov.
2. Metabolizmus bielkovín.
3. Metabolizmus uhľohydrátov.
4. Výmena minerálov.
59. Makroskopické zmeny na slezine pri cholerovom týfuse:
1. Hyperplázia miazgy.
2. Pohľad v reze na maz.
3. Atrofia buničiny.
4. Infarkt.
5. Hyalinózové kapsuly.
60. Uveďte zmeny v hrubom čreve pri cholerovom týfuse:
1. Atrofia sliznice.
2. Edém sliznice.
3. Hnisavá kolitída.
4. Záškrtová kolitída.
5. Krupózna kolitída.
61. Uveďte možné zmeny vnútorných orgánov pri cholerovom týfuse:
1. Infarkt sleziny.
2. Ohniská nekrózy pečene.
3. Subakútna extrakapilárna glomerulonefritída.
4. Hyperplázia sleziny.
5. Amyloidóza sleziny.
62. Uveďte biologické tekutiny, v ktorých sa nachádza pôvodca brušného týfusu v druhom týždni choroby:
1. V krvi.
3. V žlči.
5. V lymfe.
63. Uveďte štádiá zmien v čreve pri brušnom týfuse:
1. Mozgový opuch.
2. Nekróza.
3. Tvorba vredov.
4. Štádium dystrofie.
5. Liečenie.
64. Uveďte všeobecné zmeny v tele, typické pre brušný týfus:
1. Exantém.
2. Hyperplázia sleziny.
3. Dystrofia parenchýmových orgánov.
4. Hyalinóza arteriol.
5. Glomerulonefritída.
65. Makroskopická charakteristika sleziny v algidickom období cholery:
1. Zmenšená veľkosť.
2. Zvýšená veľkosť.
3. Dužina sa neškriabe.
4. Buničina dáva hojné škrabanie.
66. Uveďte patogénny účinok exotoxínu vylučovaného Shigellou:
1. Vazoparalytické.
2. Chemotaktické.
3. Lymfotropný.
4. Poškodzuje intramurálne gangliá.
5. Spôsobuje tvorbu granulómov.
67. Uveďte makroskopický popis zmien črevnej steny pri difteritickej kolitíde:
1. Stena je stenčená.
2. Stena je zahustená.
3. Sliznica je nekrotická.
4. Zvýšené prekrvenie ciev.
5. Anémia.
68. Uveďte možné zmeny, ktoré sa vyskytujú v pľúcach pri abdominálnom type:
1. Bronchitída.
2. Emfyzém.
3. Ohnisková pneumónia.
4. Absces.
5. Krupózna pneumónia.
69. Uveďte názvy extraintestinálnych foriem brušného týfusu:
1. Meningotif.
2. Pneumotýfus.
3. Cholangiotif.
4. Sepsa.
5. Cholerový týfus.
70. Hromadenie buniek v lymfatických uzlinách, charakteristické pre brušný týfus, sa nazývajú:
1. Folikul.
2. Absces.
3. Granulóm.
4. Sínusová histiocytóza.
5. Infiltrovať.
71. Uveďte morfologický prejav zmeny v lymfatických uzlinách pri brušnom týfuse:
1. Granulóm.
2. Absces.
3. Nekróza.
4. Amyloidóza.
5. Hyalinóza.
72. Uveďte možnú povahu kolitídy pri úplavici u dospelých:
1. Gangréna.
2. Ulcerózna.
3. Katarálna.
4. Folikulárne.
5. Folikulárne-ulcerózne.
73. Uveďte zmeny v tenkom čreve pri cholerovej enteritíde:
1. Dystrofické zmeny v epiteli.
2. Množstvo krvných ciev a krvácanie.
3. Hnedá atrofia.
4. Edém črevnej steny.
5. Lymfa-makrofágová infiltrácia strómy.
74. Uveďte topografickú lokalizáciu zmien cholerového týfusu:
1. Tenké črevo.
2. Sigmoidálne hrubé črevo.
3. Priečny tračník.
4. Slepé črevo.
5. Ileum.
75. Uveďte povahu zápalu v tenkom čreve pri cholere:
1. Produktívny.
2. Fibrinózne.
3. Hnisavý.
4. Katarálna.
76. Vymenujte štvrté štádium zmien skupinových folikulov pri brušnom týfuse:
1. Špinavé rany.
2. Vyčistite vredy.
3. Mozgový opuch.
4. Ulcerácia.
5. Zjazvenie.
77. Karanténne infekcie zahŕňajú:
1. Kiahne.
2. Tuberkulóza.
4. Žltá zimnica.
5. Malária.
78. Uveďte trvanie inkubačnej doby cholery:
1. Niekoľko hodín.
2. 3-5 dní.
3. 1-2 mesiace.
4. 1-4 týždne.
5. 1-2 týždne.
79. Uveďte mechanizmy účinku exotoxínu a enzýmu mucinázy Vibrio cholerae:
1. Vylučovanie izotonickej tekutiny.
2. Spazmus hladkého svalstva čreva.
3. Blokáda „sodovej pumpy“ buniek.
4. Porušenie reabsorpcie tekutiny.
5. Poškodenie bunkových a cievnych membrán.
80. Uveďte všeobecný opis algidového obdobia cholery:
1. Metabolická acidóza.
2. Hyperergia.
3. Zahusťovanie krvi.
4. Oligúria.
5. Klesajúca telesná teplota.
81. Uveďte hlavné dôvody rozvoja cholerovej kómy:
1. Hypoproteinémia.
2. Progresívna exsikóza.
3. Hyperlipidémia.
4. Oligúria.
5. Porušenie rovnováhy elektrolytov.
82. Uveďte makroskopické zmeny v tenkom čreve pri cholerovej enteritíde:
1. Stena čreva je zriedená.
2. Sliznica je nekrotická.
3. Sliznica je edematózna.
4. Viacnásobné krvácanie na sliznici.
5. Ulcerácia.
83. Uveďte znaky rigor mortis pri cholere:
1. Slabo vyjadrené.
2. Rýchlo zmizne.
3. Výrazne vyjadrené.
4. Dlhotrvajúci.
5. Rýchlo sa rozvíjajúce.
84. Mikroskopické zmeny v obličkách pri postcholerovej urémii:
1. Subakútna extrakapilárna glomerulonefritída.
2. Mesangioproliferatívna glomerulonefritída.
3. Amyloidóza.
4. Nekróza kôry podobná infarktu.
5. Akútna pyelonefritída.
85. Uveďte hlavné príčiny smrti pacientov v algidovom období cholery:
1. Akútne kardiovaskulárne zlyhanie.
2. Akútne zlyhanie pečene.
4. Urémia.
5. Intoxikácia.
86. Uveďte trvanie inkubačnej doby pre brušný týfus:
1. 1-3 mesiace.
2. 2-6 týždňov.
3. 10-14 dní.
4. 1-2 dni.
5. 1-5 hodín.
87. Uveďte charakteristiky buniek týfusu:
1. Týka sa makrofágov.
2. Pozri lymfocyty.
3. Obrovské viacjadrové bunky.
4. Bunky so svetlou cytoplazmou.
5. V cytoplazme obsahujú pôvodcu infekcie.
88. Uveďte orgány, v ktorých je možný vznik týfusových granulómov:
1. Pľúca.
2. Srdce.
3. Lymfatické uzliny.
4. Kostná dreň.
89. Uveďte príčiny smrti pacientov s brušným týfusom:
1. Črevné krvácanie.
2. Peritonitída.
3. Zápal pľúc.
4. Sepsa.
5. Amyloidóza.
90. Opíšte septickú formu salmonelózy:
1. Zmeny v črevách sú výrazne vyjadrené.
2. Zmeny v črevách sú slabo vyjadrené.
3. Abscesy v mnohých vnútorných orgánoch.
4. Záškrtová kolitída.
5. Katarálna gastroenterokolitída.
V praxi sú všetky registrované OCI zvyčajne rozdelené do troch hlavných skupín:
- choroby spôsobené neznámym patogénom (asi 70 % prípadov);
- akútne črevné infekcie spôsobené etablovaným patogénom (asi 20 %);
- bacilárna dyzentéria (asi 10 %).

Skutočnosť, že 70% prípadov AII je spôsobených chorobami s neznámym patogénom, možno považovať za dôsledok „syndromického“ princípu diagnostiky, ktorý je všeobecne akceptovaný pre AEI, ktorý sa plne ospravedlňuje pri ochoreniach, ktoré nemajú epidemický charakter. Pri sporadickej AII (väčšina z nich) podobnosť klinického obrazu a priebehu chorôb rôznej etiológie skutočne umožňuje nestrácať čas presnou identifikáciou patogénu, pretože to významne neovplyvňuje výber taktiku a stratégiu liečby. Pri epidemickej AII sa naopak najdôležitejšou úlohou stáva čo najskoršia izolácia a identifikácia pôvodcu ochorenia, ktorá si, žiaľ, vyžaduje značnú časovú investíciu a dostupnosť dobre vybaveného laboratória.
Dôležité je, že do najrozsiahlejšej skupiny akútnych črevných infekcií neznámej etiológie patrí aj väčšina takzvaných potravinovo toxických infekcií (FTI) - túto skupinu tvorí približne 20 etiologicky odlišných, ale patogeneticky a klinicky podobných ochorení, ktoré nepredstavujú epidemické nebezpečenstvo.
Vo viac ako polovici prípadov nie je možné klinicky ani laboratórne stanoviť etiológiu AEI. Túto úlohu, ako aj voľbu patogenetickej liečby o to viac nemožno riešiť (a nie je stanovená) v štádiu prednemocničnej starostlivosti. Úsilie pohotovostného lekára (EMP) by malo smerovať k:
- korekcia závažných porušení vitálnych funkcií tela pacienta;
- diferenciácia infekčnej, terapeutickej alebo chirurgickej genézy ochorenia;
- riešenie problematiky potreby hospitalizácie pacienta na špecializovanú liečbu alebo protiepidemické opatrenia.
Klinický obraz OKI
AII - choroby rôznej etiológie a semiotiky - kombinujú spoločné pre všetky tieto stavy, najmä fekálne-orálne, spôsob prenosu patogénu a vývoj v dôsledku tohto charakteristického komplexu symptómov akútnej hnačky ().
Zároveň závažnosť hnačkového syndrómu, ako aj závažnosť celkového stavu, možné výsledky a stratégiu liečby ochorenia určuje pôvodca infekcie. So všetkou relativitou syndrómovej predklinickej diagnostiky akútnych črevných infekcií je možné identifikovať znaky, ktoré sú najcharakteristickejšie pre hnačku rôznych etiológií. Bakteriálna hnačka (BD) sa teda v porovnaní s vírusovou hnačkou vyznačuje závažnejším klinickým priebehom a nepriaznivejšou prognózou, keďže patofyziologickým mechanizmom BD je poškodenie sliznice gastrointestinálneho traktu bakteriálnymi enterotoxínmi alebo v dôsledku invázie mikroorganizmov do epitelových buniek. Inkubačná doba BD môže trvať od 6-8 hodín do 7-10 dní, no najčastejšie je to okolo 3 dní. Najkratšia inkubačná doba je pri kokových infekciách a salmonelóze. Debut BD je sprevádzaný ťažkou intoxikáciou, výrazným zhoršením celkovej pohody, dehydratáciou, bolesťami hlavy, horúčkou do 38-39°C, nevoľnosťou a vracaním. Pri generalizácii infekcie sa môžu objaviť príznaky podráždenia mozgových blán, svalov a osteoartikulárnej bolesti. BD je vždy sprevádzaná bolestivými tenezmami a kŕčovitými silnými bolesťami brucha a pri úplavici vedie ku krvavej stolici. U mužov s BD sa často vyvinie Reiterov syndróm (artritída, konjunktivitída, uretritída). V akútnej fáze ochorenia sa objavujú aj špecifické symptómy toho či onoho pôvodcu BD. Prognóza BD je vždy alarmujúca a v klinicky definovanom priebehu si ochorenie vo všetkých prípadoch vyžaduje hospitalizáciu a epidemiologické zhodnotenie.
PTI patria tiež do BD, keďže sú spôsobené oportúnnymi baktériami a v niektorých prípadoch majú skupinový, výbušný charakter. Vo veľkej väčšine prípadov sa však PTI vyskytujú sporadicky s rozvojom akútnej gastritídy, gastroenteritídy alebo gastroenterokolitídy s rôznym stupňom dehydratácie a intoxikácie a majú priaznivú prognózu.
Pri hnačke vírusovej etiológie (VD) nie je vo väčšine prípadov narušená integrita sliznice gastrointestinálneho traktu a hrubé črevo je do procesu zapojené len zriedka. Inkubačná doba je zvyčajne kratšia ako pri epidemickom BD. Akútna vírusová gastroenteritída, aj keď je sprevádzaná horúčkou a narušením celkového stavu pacienta, zriedkavo vedie k ťažkej intoxikácii, rozvoju výraznej zápalovej reakcie a dehydratácii tela pacienta. Medzi významné diferenciálne kritériá pre VD patrí absencia silnej bolesti brucha pri týchto ochoreniach, skôr vodnatá ako mukopurulentná a krvavá povaha stolice. VD často sprevádza akútne respiračné ochorenie, najmä u detí. Trvanie VD zriedka presahuje 3 dni a vo všeobecnosti má ochorenie priaznivú prognózu. Pacienti s relatívne ľahkým priebehom VD nepotrebujú hospitalizáciu.
V modernej klasifikácii akútnych črevných infekcií sa rozlišujú takzvané špeciálne formy ochorenia:
- cestovateľská hnačka;
- hnačka u homosexuálnych mužov;
- hnačka u ľudí infikovaných HIV;
- hnačka spojená s antibiotikami;
- syndróm bakteriálneho prerastania v gastrointestinálnom trakte.
Zo špeciálnych foriem akútnych črevných infekcií je pre prax lekára na pohotovosti dôležitá len jedna z možností hnačky spojenej s antibiotikami, pseudomembranózna kolitída. Toto ochorenie sa vyvíja počas podávania antibakteriálnych liečiv alebo aj po ňom a je spojené s kolonizáciou čreva oportúnnym mikroorganizmom Clostridium difficile. Pseudomembranózna kolitída sa vyskytuje s vysokou horúčkou, krvavými hnačkami, bolesťami brucha a je sprevádzaná výraznou intoxikáciou so všetkými možnými komplikáciami akútnej profúznej hnačky. Ak existuje podozrenie na pseudomembranóznu kolitídu, pacient by mal byť hospitalizovaný v nemocnici pre infekčné choroby.
Predklinická a diferenciálna diagnostika OD
Komplexné vyšetrenie histórie súčasného ochorenia je prvým krokom pri vyšetrení pacientov s charakteristickými znakmi AII ().
Pacienti musia zistiť:
- kedy a ako sa choroba začala (napríklad náhly alebo postupný vývoj choroby, prítomnosť inkubačného alebo prodromálneho obdobia);
- povaha stolice (vodnatá, krvavá, zmiešaná s hlienom alebo hnisom, mastná atď.);
- frekvencia stolice, počet a bolesť pri pohybe čriev;
- prítomnosť príznakov úplavice (horúčka, tenesmus, prímes krvi a / alebo hnisu v stolici).
Pri rozhovore s pacientom je veľmi dôležité zistiť prítomnosť a hlavne rozvoj subjektívnych a objektívnych prejavov dehydratácie (smäd, tachykardia, ortostatické reakcie, znížená diuréza, letargia a poruchy vedomia, kŕče, znížený kožný turgor ) a intoxikácia (bolesť hlavy, nevoľnosť, vracanie, bolesť svalov).
Okrem toho je vo všetkých prípadoch potrebné identifikovať možné rizikové faktory pre AII: cestovanie do krajín s nepriaznivou epidemiologickou situáciou pre infekčné hnačky; povolanie; nedávna konzumácia nebezpečných potravín (napr. nedostatočne tepelne upravené mäso, surové vajcia alebo mäkkýše, nepasterizované mlieko a šťavy); kúpanie v znečistených vodných útvaroch alebo pitná voda z nich (napríklad voda z jazera alebo rieky); pobyt na vidieku, návšteva „detských“ zoologických záhrad, kontakt s voľne žijúcimi alebo domácimi zvieratami; prítomnosť pacientov s podobnými príznakmi v prostredí; pravidelné alebo nedávne užívanie liekov (antibiotiká, antacidá, lieky proti hnačke); prítomnosť zdravotných faktorov predisponujúcich k rozvoju infekčnej hnačky (HIV, užívanie imunosupresív, anamnéza gastrektómie, rané detstvo alebo staroba); závislosť na análnom sexe; príslušnosť k deklarovaným skupinám obyvateľstva (výživoví pracovníci, vychovávatelia detských ústavov).
V prednemocničnom štádiu treba odlíšiť akútne črevné infekcie od množstva akútnych neinfekčných ochorení chirurgického, terapeutického, gynekologického a iného profilu. Jediným účelom diferenciálnej diagnostiky je v tomto prípade výber smeru hospitalizácie pacienta. Hlavné kritériá diferenciálnej diagnostiky sú premietnuté do nášho algoritmu prednemocničnej starostlivosti (obr. 2).

Prevalenciu chybnej diagnózy AII ilustrujú údaje DuPonta H. L. (1997). Analytické údaje poskytnuté autorom o viac ako 50 000 prípadoch hospitalizácií pacientov s akútnymi črevnými infekciami uvádzajú, že v 7,4 % prípadov bola táto diagnóza stanovená pri ochoreniach ako akútna apendicitída, akútna cholecystopankreatitída, uškrtená črevná obštrukcia, trombóza mezenterických ciev , infarkt myokardu, lobárna pneumónia, dekompenzácia diabetes mellitus, hypertenzná kríza. Naopak, vyššie uvedené ochorenia boli mylne diagnostikované u pacientov s akútnymi črevnými infekciami v 11,1 % prípadov.
Prednemocničná terapia pre OD
Najväčšou hrozbou pre pacientov s akútnymi črevnými infekciami je rozvoj dehydratácie a súvisiacej arteriálnej hypotenzie na pozadí intoxikácie, ktorá vyvoláva pokles krvného tlaku a dysfunkciu centrálneho nervového systému. Množstvo prednemocničnej terapie pri akútnych črevných infekciách je založené na sledovaní vitálnych funkcií tela pacienta: stavu vedomia a respiračných funkcií, hladiny krvného tlaku a hydratácie pacienta. S vhodným vybavením tímu rýchlej lekárskej pomoci by sa liečba klinicky významnej hypovolemickej a infekčno-toxickej arteriálnej hypotenzie mala vykonávať pod kontrolou centrálneho venózneho tlaku. V súlade so štandardnými odporúčaniami je terapia v tejto fáze zameraná na:
- obnoviť srdcový rytmus;
- optimalizovať objem cirkulujúcej krvi;
- na odstránenie hypoxie a normalizáciu acidobázickej rovnováhy;
- na inotropnú/vazopresorickú terapiu.
Na odstránenie hypoxie je pacientovi predpísaná kyslíková terapia zmesou plynov s 35% obsahom kyslíka.
Rehydratácia pacienta začína diagnózou dehydratácie, ktorej závažnosť sa môže meniť od I do IV stupňa ().
Pri dehydratácii I. a II. stupňa (85 – 95 % pacientov s akútnymi črevnými infekciami) sa strata tekutín môže a mala by sa doplniť orálnou cestou. WHO odporúča perorálne rehydratačné roztoky s nasledujúcim predpisom: 3,5 g NaCl, 2,5 g NaHCO 3 (alebo 2,9 g citranu sodného), 1,5 g KCl a 20 g glukózy alebo jej polymérov (napríklad 40 g sacharózy alebo 4 polievkové lyžice cukru, alebo 50-60 g varenej ryže, kukurice, ciroku, prosa, pšenice alebo zemiakov) na 1 liter vody. Výsledkom je roztok obsahujúci približne 90 mmol Na, 20 mmol K, 80 mmol Cl, 30 mmol HCO3 a 111 mmol glukózy. Úspešne môžete použiť ktorýkoľvek z hotových roztokov na perorálnu rehydratáciu (citroglukosalan, rehydron, gastrolit). Množstvo tekutého opitého by malo byť 1,5-krát vyššie ako jeho strata výkalmi a močom. Kompenzácia dehydratácie je sprevádzaná zjavným znížením smädu, normalizáciou diurézy a zlepšením celkového stavu pacienta.
Dehydratácia III a IV stupňa, ťažká nevoľnosť alebo vracanie, ako aj stav bezvedomia pacienta vyžadujú núdzovú infúznu liečbu. Na intravenóznu rehydratáciu sa používajú polyiónové kryštaloidné roztoky: trisol, kvartasol, chlosol, acesol. Menej účinné je zavedenie monoiónových roztokov (fyziologický roztok chloridu sodného, 5% roztok glukózy), ako aj nevyvážené polyiónové roztoky (Ringerov roztok, mafusol, laktasol). Koloidné roztoky (hemodez, reopoliglyukin, refortan) sa podávajú iba v prípadoch pretrvávajúcej hypotenzie, po obnovení objemu cirkulujúcej krvi ako celku. V závažných prípadoch sa infúzia zmesí voda-elektrolyt začína s objemovou rýchlosťou 70-90 ml / min, s miernou závažnosťou stavu pacienta - s objemovou rýchlosťou 60-80 ml / min. V niektorých prípadoch sa požadovaná rýchlosť infúzie poskytuje súčasnou infúziou do 2-3 žíl. Po stabilizácii krvného tlaku sa rýchlosť infúzie zníži na 10-20 ml / min. Aby sa zabránilo progresii dehydratácie, rozvoju hemodynamickej insuficiencie, pľúcneho edému, pneumónie, DIC a akútneho zlyhania obličiek, môže byť objem podávanej tekutiny po stabilizácii stavu pacienta 50-120 ml na 1 kg hmotnosti.
Vymenovanie antibiotickej terapie pre stredne ťažké a ťažké akútne črevné infekcie v predklinickom štádiu nielenže nie je zahrnuté v úlohách lekára EMS, ale je tiež kategoricky kontraindikované, pretože môže výrazne zhoršiť stav pacienta a laboratórne overiť príčinu. agent ťažké. Rastúca hrozba infekcií spôsobených kmeňmi mikroorganizmov rezistentných na antibiotiká, výskyt nežiaducich reakcií pri používaní antimikrobiálnych látok, superinfekcia spojená s eradikáciou normálnej mikroflóry antibakteriálnymi látkami a možnosť indukcie niektorých faktorov virulencie u enteropatogénov antibiotikami (napríklad indukcia fága zodpovedného za produkciu shigelózového toxínu fluorochinolónmi), je potrebné pri rozhodovaní o antimikrobiálnej liečbe starostlivo zvážiť klady a zápory a predpísať ju až po presnej diagnóze pôvodcu AII. V súvislosti s vyššie uvedeným sa antibakteriálne liečivá zvlášť neodporúčajú pri gastroenteritídovom variante OD akejkoľvek závažnosti, s miernym, vymazaným priebehom kolitickej varianty a počas rekonvalescencie pri akejkoľvek forme črevného ochorenia.
Empirické antibiotiká možno zvážiť pri miernej až stredne závažnej AII akejkoľvek etiológie a pri cestovateľskej hnačke najpravdepodobnejšie spôsobenej enterotoxigénnymi kmeňmi E. coli alebo inými bakteriálnymi patogénmi. V tomto prípade sú dospelým predpísané fluorochinolóny a deti - kotrimoxazol, ktorého použitie môže skrátiť trvanie ochorenia z 3-5 na 1-2 dni. Tejto kategórii pacientov, ktorí spravidla nepotrebujú hospitalizáciu, možno odporučiť ambulantné antiseptiká črevného účinku: ercefuril, intetrix alebo enterosediva v štandardných dávkach počas 5-7 dní, ako aj neantimikrobiálne lieky, ktoré zmierňujú hnačku. ().
Rovnako nebezpečné ako antibiotiká vo vzťahu k zhoršeniu intoxikácie je použitie silných liekov proti hnačke (imodium) a liekov proti nevoľnosti (cerucal, torecan) pri všetkých klinických prejavoch.
Mimoriadny význam pri AII má korekcia črevnej mikrobiocenózy probiotikami, vykonávaná v rôznych štádiách liečby: v akútnom období – za účelom konkurenčného vypudenia patogénnej mikroflóry, u rekonvalescentov – na zabezpečenie rehabilitačných procesov. Veľmi účinné včasné, najneskôr v druhý deň choroby, vymenovanie bifidumbakterínu forte v šokových dávkach (50 dávok 3-krát každé 2 hodiny v prvý deň liečby), po ktorých nasledujú udržiavacie dávky (30 dávok denne, podľa indikácií). - do 6 dní).
Probiotikum bifidumbacterin forte IV generácie poskytuje vysokú lokálnu kolonizáciu črevnej sliznice, elimináciu patogénnej a oportúnnej mikroflóry. Pozitívny klinický účinok so salmonelózou strednej závažnosti bol zaznamenaný po 1-2 dňoch, s ťažkou salmonelózou a úplavicou - do konca kurzu. Z probiotík pripravovaných na báze mikroorganizmov rodu Bacillus je liekom voľby biosporín, podávaný v 2 dávkach 2-3x denne počas 5-7 dní. Liečivo má výrazný antibakteriálny, antitoxický a imunomodulačný účinok, indukuje syntézu endogénneho interferónu, stimuluje aktivitu krvných leukocytov, syntézu imunoglobulínov. Pri prevahe enterického syndrómu sa odporúča enterol získaný zo Saccharomyces Boulardii. Predpisuje sa mu 250 mg 2-krát denne počas 5 dní. V období rekonvalescencie je vhodné popri tradičných patogenetických prostriedkoch (stimulátory reparácie, celkovej a lokálnej imunitnej odpovede) užívať preparáty obligátnej flóry, optimálne - bifidumbacterin forte, ktorý pôsobí stabilizačne na črevnú mikrobiocenózu a homeostatické procesy.
Napriek rozšíreniu možností verifikácie patogénov a veľkému výberu metód etiopatogenetickej terapie, ktoré sa za posledných 20 rokov objavili v arzenáli lekárov, sú akútne črevné infekcie stále spojené s vysokou mortalitou. Takže podľa N. D. Yushchuka s PTI a salmonelózou je úmrtnosť asi 0,1% a úmrtnosť - 1,4%, zatiaľ čo príčinou 20% úmrtí na bacilárnu dyzentériu a 44,4% úmrtí vo všetkých ostatných AII je infekčno-toxický šok. Príčiny takejto vysokej úmrtnosti pravdepodobne spočívajú v nedostatočnom zhodnotení prognózy a závažnosti stavu pacienta s AII a neposkytnutí mu, a to aj z dôvodov nedostatočnej prístrojovej, medikamentóznej a informačnej podpory, neodkladnej starostlivosti práve pri prednemocničné štádium. Dúfame, že nami navrhnutý jednoduchý algoritmus prednemocničnej starostlivosti pre OD (obr. 2) bude užitočný pre praktických lekárov a ich pacientov.
Literatúra
- DuPont H. L. // Am. J. Gastroenterol. 1997; 92: 1962-75.
- Kehl K.S., Havens P., Behnke C.E., Acheson D.W. // J. Clin. microbiol. 1997; 35:2051-4.
- Lobzin Yu. V., Korvyakova E. R., Litusov N. V., Zakharenko S. M. Moderná farmakoterapia akútnych črevných infekcií. Stredisko VTP BZ MO RF.
- Mc Qbaid K. R. Hnačka. Súčasná lekárska diagnostika a liečba. 38. vyd. Appleton & Lange, 1999, s. 546.
- Springis D. a kol., Núdzová terapia. Geotar, Medicína, 2000, s. 30.
- Yushchuk N. D., Brodov L. E. Princípy diagnostiky a liečby akútnych črevných infekcií // Ošetrujúci lekár. 1999. Číslo 7. S. 40.
Tabuľka 1. Typické klinické prejavy AII
- Akútna hojná hnačka
- Dehydratácia
- Intoxikácia
- Bolesť brucha
- Horúčka
- Krv v stolici